COVID-19 : Photographie d’un cas modéré et de sa réponse immunitaire

Ces chercheurs de l’Université de Melbourne veulent lancer, avec cette étude de cas, un message d’espoir : oui notre système immunitaire peut vaincre le nouveau coronavirus SARS-CoV-2, même lorsque l’épidémie COVID-19 est déjà déclarée. L’équipe australienne qui a cartographié les réponses immunitaires d'un des premiers patients australiens atteint de COVID-19, démontre ici la capacité du corps à combattre le virus et à se remettre de l'infection. Une explication qui confirme le taux de récupération très élevé déjà constaté, soit plus de 80% des cas légers à modérés. Une description de cas également très instructive, présentée dans Nature Medicine.
Les chercheurs du Doherty Institute ont testé des échantillons de sang du patient, à 4 moments différents de la maladie. La patiente était une femme par ailleurs en bonne santé, âgée de 47 ans, revenant de Wuhan et qui présentait des symptômes légers à modérés nécessitant une hospitalisation. Ces analyses ont permis ce rapport détaillé de la façon dont la patiente et son système immunitaire ont répondu au virus. L’un des auteurs, le Dr Oanh Nguyen, explique que cet examen a été effectué "avec tout le recul des connaissances acquises au fil des années" via le suivi des réponses immunitaires de patients hospitalisés pour d’autres maladies virales, comme la grippe.
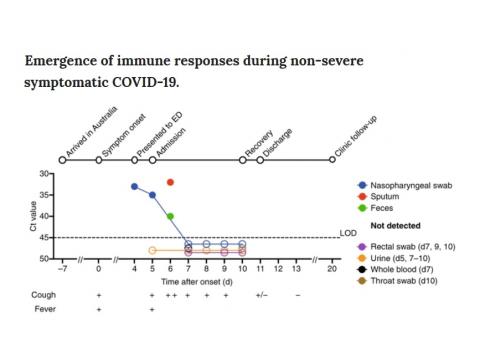
Quelle évolution de la maladie et de la réponse immunitaire au SARS-CoV-2 ?
- Les symptômes ont commencé 4 jours avant l’admission à l’hôpital : léthargie, mal de gorge, toux sèche, douleur thoracique pleurétique, dyspnée légère et épisodes de fièvre ;
- lors de l’admission, au jour 4, l'examen clinique a révélé une température de 38,5 ° C, une fréquence cardiaque de 120 battements par minute, une pression artérielle de 140/80 mm Hg, une fréquence respiratoire de 22 respirations par minute et une saturation en oxygène de 98% ;
- Le même jour, le SRAS-CoV-2 a été détecté dans un échantillon d'écouvillon nasopharyngé par PCR, puis a de nouveau été détecté aux jours 5 à 6 dans des échantillons du nasopharynx, des expectorations et des selles, mais était redevenus indétectable à partir du 7e jour ;
- toujours lors de l’admission, jour 4, la protéine sanguine C-réactive était élevée à 83,2, avec un compte normal de lymphocytes (4,3 × 109 cellules par litre (fourchette, 4,0 × 109 à 12,0 × 109 cellules par litre)) et de neutrophiles (6,3 × 109 cellules par litre (fourchette, 2,0 × 109 à 8,0 × 109 × 109 cellules par litre)). Aucun autre pathogène respiratoire n'a été détecté. Aucun antibiotique, stéroïde ou antiviral n'a été administré ;
- le lendemain, jour 5, la radiographie thoracique a révélé des infiltrats bi-basaux qui ont disparu au jour 10 ;
- 3 jours après l'admission du patient, soit au jour 7, les chercheurs observent de grandes populations de plusieurs cellules immunitaires, qui, chez les patients atteints de la grippe saisonnière, sont souvent un signe révélateur de rétablissement ;
- au jour 11, la patiente a été renvoyée chez elle, à l’isolement ;
- 3 jours plus tard, soit 6 jours après l’admission, au jour 13, la patiente était complètement rétablie ;
Ainsi, si COVID-19 est provoqué par un nouveau coronavirus encore mal connu, les chercheurs observent une réponse immunitaire robuste, similaire à ce qu’ils observent habituellement pour la grippe, à travers différents types de cellules immunitaires et associée à une récupération clinique.
Une plateforme d’analyse d’avant-garde : cette recherche a pu être menée grâce à la plateforme SETREP-ID (Sentinel Travellers and Research Preparedness for Emerging Infectious Disease), qui permet l’analyse d’un large éventail d'échantillons biologiques par exemple venant de voyageurs de retour de l’étranger en cas de nouvelle épidémie infectieuse inattendue. La plateforme était donc tout à fait adaptée à COVID-19 et les protocoles déjà en place pour examiner en détail la réponse immunitaire au virus.
Les chercheurs souhaitent partager leurs méthodes avec d’autres équipes pour comprendre les réponses immunitaires dans des cohortes plus larges de COVID-19, et pouvoir identifier les « failles » pouvant expliquer les conséquences fatales du virus chez certains patients.
