PLAIE DIABÉTIQUE: Comment les NETs sabotent la cicatrisation
Toute incidence de plaie va mobiliser un ensemble compliqué de cellules et de facteurs pour endiguer les saignements, préserver la plaie de l’infection et lancer le processus de cicatrisation. En temps normal, ce processus naturel va, en quelques semaines, aboutir à la cicatrisation. Ce n’est que rarement le cas chez les patients atteints de diabète de type 1 et de type 2 : chez ces personnes, la plaie accuse un retard de cicatrisation, devient chronique et peut rapidement entraîner de sévères complications, jusqu’à l’amputation. 15 à 25% des patients diabétiques développent des ulcères chroniques du pied. Ces ulcères sont responsables des 2 tiers des amputations des membres inférieurs liés au diabète. Comprendre pourquoi ces plaies ne cicatrisent pas est donc primordial, pour les patients comme pour les systèmes de santé.
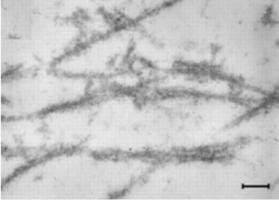
Au départ, il y a ces cellules immunitaires, les neutrophiles, un type de globules blancs, qui explosent et libèrent des filets antimicrobiens composés de fibres d'ADN, des enzymes bactéricides et des molécules pro-inflammatoires. Ces filets ou NETs déclenchent ainsi l'inflammation. Ces NETs constituent une seconde ligne de défense cellulaire : les cellules expulsent vers l'extérieur leur ADN, sous forme de filets collants, ce sont les « pièges extracellulaires de neutrophiles pour neutrophil extracellular traps ou NETs ». Chargés d'enzymes antimicrobiens et de molécules pro-inflammatoires, les filets d'ADN capturent alors les bactéries à l'extérieur de la cellule et les tuent. Mais ces NETS peuvent aussi se retourner contre l'hôte, endommager les vaisseaux sanguins et entraîner diverses lésions tissulaires et déclencher une inflammation excessive.
Les chercheurs du Boston Children's Hospital décrivent une « tempête de complications », spécifique au diabète, avec la réduction du flux sanguin, la neuropathie et une signalisation cellulaire altérée. Ils révèlent ici une caractéristique mal comprise des neutrophiles de notre système immunitaire qui vient encore renforcer la tempête : Les neutrophiles connus pour leur capacité à dévorer et digérer les bactéries et les débris cellulaires, une fois stimulés vont expulser leur propre chromatine, ces fameux pièges ou NETs. Ces NETs au départ destinés à protéger la cellule contre les bactéries, peuvent aussi endommager les tissus sains. Et, en cas de diabète, les neutrophiles comportent 4 fois plus d'une enzyme appelée PAD4 qui induit les neutrophiles à « cracher » beaucoup trop de NETs...
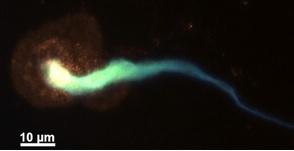
Glycémie élevée, trop de NETs libérés : l'équipe démontre in vitro que ce sont les taux de glycémie élevés qui induisent les neutrophiles (en orange sur visuel ci-contre) à libérer tous ces NETs (bleu/vert sur visuel ci-contre). Ainsi, chez des souris modèles de plaie, les NETs sont effectivement présents dans les plaies. Les souris qui ont plus de NETs dans leurs plaies, cicatrisent plus lentement que les souris normales. Enfin, des souris déficientes en PAD4 cicatrisent beaucoup plus rapidement. Globalement, les NETs « attrapent » trop de nouvelles cellules de la peau qui tentent de migrer dans la plaie. Donc, pas de cellules, pas d'épithélialisation, pas de cicatrisation.
Toute cicatrisation commence par une inflammation qui se traduit par la production de NETs, et, en cas de plaie diabétique, les NETs en excès entravent le processus de réparation.
Feb, 2017 How our neutrophils might sabotage wound healing in diabetes
Lire aussi :
PLAIE DIABÉTIQUE: Pourquoi la lutte contre l'infection retarde la cicatrisation –
Autres actualités sur le même thème
CICATRISATION: Le secret du collagène et du remodelage tissulaire
Actualité publiée il y a 8 années 9 moisCICATRISATION et TUMORIGENÈSE : Un même processus en commun
Actualité publiée il y a 7 années 11 moisCICATRISATION : Les nouveaux adhésifs actifs ou les promesses de la mécanothérapie
Actualité publiée il y a 5 années 6 moisHÔPITAL : Un nouveau piège à germes pour contrer les infections aéroportées
Actualité publiée il y a 7 années 7 mois